зміст
Короткозорість вражає як дітей, так і дорослих. Причиною нечіткого сприйняття предметів, розташованих далеко від ока, є порушення фокусування світлових променів на сітківці ока (через високу заломлюючу силу зорового апарату).
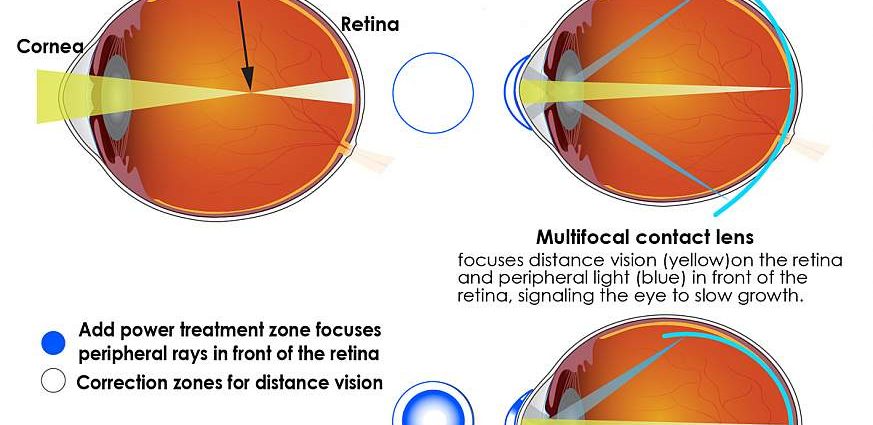
У здорових людей світлові промені, що формують картинку, фокусуються в центрі сітківки, а у короткозорих — перед нею. Це пов'язано з тим, що рогівка з кришталиком заломлює промені більше необхідного. Патологія може бути як вродженою, так і формуватися протягом життя (розвиваючись повільно або досить швидко).
При міопії розмір очного яблука може бути трохи більше звичайного, тоді формується так звана осьова короткозорість. Якщо патологія пов'язана з підвищеною активністю світлозаломлюючої частини ока, то це рефракційна форма.
За ступенем тяжкості розрізняють:
- короткозорість слабкого ступеня – до 3 діоптрій;
- середня – від 3,25 до 6,0 діоптрій;
- важка – понад 6 діоптрій.
Чи можна носити лінзи при короткозорості
Лінзова корекція використовується для поліпшення зору при будь-якому ступені порушення. У тому числі короткозорість. Основною метою використання лінз є зменшення заломлюючої сили в оптичному середовищі ока, фокусування зображення в центрі сітківки.
Чим відрізняються лінзи для короткозорості від звичайних лінз?
Для корекції зору при короткозорості лікарі підбирають мінусові лінзи. Ці продукти мають увігнуту форму, в рецептах вони позначаються знаком «-». При слабкому ступені короткозорості здатні скорегувати зір на 100%; у важких ступенях значно покращують зір за рахунок зниження заломлюючої сили світлопровідного апарату.
Важливо, щоб діоптрії лінз (їх оптична сила) точно відповідали заломлюючим можливостям очей. Тому вибір лінз повинен здійснюватися тільки після повного огляду офтальмолога, інструментальної діагностики. Лікар випише рецепт на лінзи з усіма характеристиками товару.
Крім кількості діоптрій, важливо враховувати радіус кривизни контактних лінз. Необхідно, щоб при носінні лінза повністю повторювала форму рогівки, інакше вона буде зміщуватися або тиснути на тканини.
Комфорт при носінні також важливий, тому слід враховувати посадку та центрування на рогівці.
Не менш важливо вибрати матеріал, з якого виготовлені лінзи. При підвищеній чутливості очей необхідно підбирати м'які біосумісні моделі, які добре сприймаються очима.
Які лінзи краще при короткозорості
Перш за все, необхідно визначитися, які лінзи підходять при короткозорості - жорсткі або м'які.
Найчастіше лікарі рекомендують м'які засоби, вони легші і зручніші у використанні, практично не відчуваються в очах. Вони можуть бути виготовлені з гідрогелю або силікон-гідрогелю.
Жорсткі лінзи можна використовувати в тих випадках, коли короткозорість стала результатом утворення кератоконуса або інших патологій зорового аналізатора (деформації рогівки). Вони щільні за структурою, не втрачають форму при носінні.
За графіком заміни одноразові лінзи є найбільш зручними і безпечними. Протягом дня на поверхні лінз не встигають накопичуватися різні відкладення і розмножуються мікроорганізми, які загрожують подразненням і запаленням очей. Ці лінзи не вимагають особливого догляду розчинами, після зняття їх утилізують.
Також є лінзи, які змінюються через певний час – 2 – 4 тижні. Вони дешевші, але потребують регулярного чищення та дезінфекції.
Відгуки лікарів про лінзах при короткозорості
«Контактні лінзи — найкомфортніший спосіб корекції короткозорості», — каже офтальмолог Ольга Гладкова. – Пацієнт отримує чітке бачення, поле зору не обмежене оправою окулярів. Лінзи зручні для занять спортом, водіння автомобіля. Але при тривалій роботі за комп'ютером перевагу слід віддавати окулярам, через підвищений ризик розвитку синдрому «сухого» ока.
Популярні запитання та відповіді
Ми розмовляли з офтальмолог Ольга Гладкова про варіанти носіння лінз при короткозорості, можливі протипоказання до їх використання, тривалість носіння та інші нюанси.
Чи використовуються лінзи для корекції короткозорості?
Чи є протипоказання для носіння лінз при короткозорості?
● запальні патології в передньому відділі ока (кон'юнктивіт, блефарит, кератит, увеїт);
● наявність синдрому сухого ока;
● наявність непрохідності слізних шляхів;
● виявлена декомпенсована глаукома;
● наявність кератоконуса 2 – 3 ступеня;
● виявлена зріла катаракта.